Artigo – Problemas complexos exigem soluções complexas: a garantia da qualidade de desempenho dos médicos

Por Eliana Amaral
O assunto da formação de médicos no Brasil tem ocupado um importante espaço nas mídias. Com razão, instituições, entidades de classe e a sociedade brasileira se mostram preocupados com a ameaça da perda de qualidade de formação e desempenho dos médicos, que vem sendo denunciada em diversos artigos e entrevistas.
A publicação de 2023 da pesquisa Demografia Médica informa que 35.398 recém-graduados se registraram nos conselhos de medicina, etapa obrigatória para iniciar a prática profissional. Já temos quase 600.000 médicos no pais, com 2,81 profissionais/1000habitantes, uma taxa que triplicou em 34 anos (https://observatorio.cfm.org.br/demografia/). A densidade média atual de médicos no Brasil é similar ao Canadá, Estados Unidos, Japão, Korea, próxima à do Reino Unido (3,2), enquanto a média dos países da Organização para o Comércio e Desenvolvimento Econômico (OCDE) estava em torno de 3,7/1000 habitantes em 2021 (https://www.oecd.org/health/health-at-a-glance/). No entanto, a desigualdade de distribuição geográfica é evidente, com 10 dos 26 estados e o Distrito Federal assim como as regiões Sul, Sudeste e Centro-Oeste mostrando uma densidade maior do que a média para o pais.
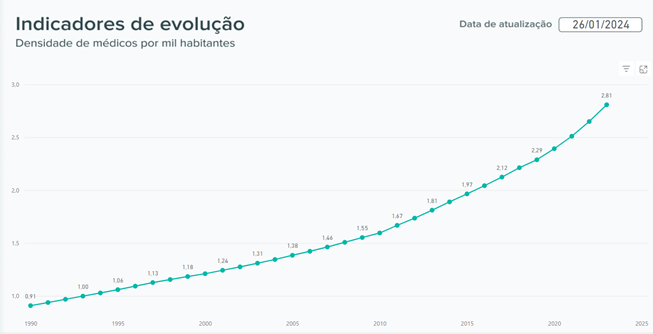
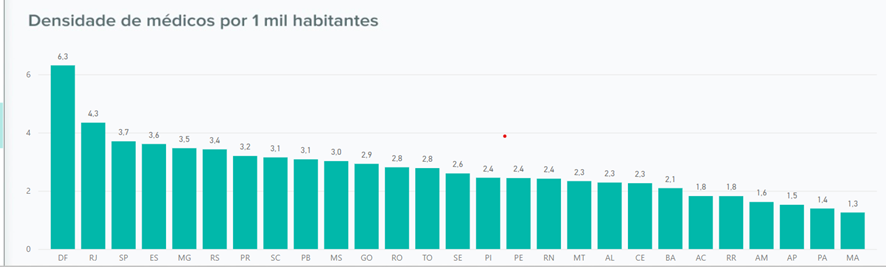
Fonte: CFM, 2024. [https://observatorio.cfm.org.br/demografia/dashboard/]
A expansão das escolas médicas e vagas que vimos acontecer não tem precedentes em qualquer outro pais do mundo. Ocupamos o 2º lugar com 389 escolas no Brasil, com previsão de assumirmos o 1º lugar talvez já neste ano, ultrapassando a Índia, com uma população cinco vezes maior que a nossa. Além do crescimento do número de escolas, vimos aumentar o número de vagas por escola. Uma política de expansão lançada pelo governo federal em 2013 buscava ocupar vazios de assistência promovendo a interiorização das escolas médicas e maior integração da formação com o sistema público de saúde, selecionando as propostas através de edital. Tal política se desdobrou em um desproporcional aumento das escolas, especialmente aquelas propostas por instituições ou empresas educacionais privadas, com valores superavitários.
Era previsível que haveria dificuldades para manter oferta de formação com supervisão contínua e qualificada para os estudantes, especialmente nas etapas clínicas que acontecem nos serviços de saúde como unidades de atenção básica, ambulatórios ou hospitais. Tal demanda de aprendizagem clínica supervisionada continuamente por médicos-educadores, docentes ou preceptores, intensificam-se a partir do 3º ano. Tem seu ápice no Internato, que corresponde aos dois últimos anos do currículo de 6 anos, quando os estudantes aprendem em imersão nos serviços. Ainda que as Diretrizes Curriculares Nacionais para os Cursos de Medicina preconizem grande integração e formação que inclui a atenção básica junto às equipes de saúde da família e comunidade, a aprendizagem em hospitais, ambulatórios, unidades de emergências e plantões são essenciais para a formação e exigem a supervisão contínua e qualificada.
Diante deste cenário, enquanto as entidades médicas se posicionavam cautelosas e contrárias ao aumento rápido de vagas, gestores de saúde defendiam a necessidade de expansão para superar a escassez de profissionais. Esta preocupação gerou uma moratória na abertura de escolas médicas por 5 anos, que se encerrou em 2023. Apesar disso, novas escolas foram abertas sob liminar, com a decisão do Supremo Tribunal Federal sendo esperada, numa disputa entre diferentes associações de universidades, enquanto dezenas aguardam análise do MEC (https://www.gazetadopovo.com.br/vida-e-cidadania/novela-judicial-da-abertura-de-cursos-de-medicina-ganha-capitulo-final-no-stf/).
Com isso, a preocupação se intensificou exponencialmente e muitos passaram a defender o exame de licenciamento para a prática profissional (similar ao que se utiliza no Direito) como a forma de garantir esta qualidade que resulte em segurança para os pacientes. Entretanto, há muita literatura a respeito e certamente este remédio não consegue curar “a doença”, que é a proliferação de escolas médicas sem condições de oferecer infraestrutura e supervisão de qualidade e formativa para os novos médicos.
Utilizamos uma classificação de ações preventivas no cuidado em saúde. Prevenção primária, para evitar a doença; prevenção secundária, para evitar que se torne uma condição grave; prevenção terciária, para evitar o pior desfecho, a morte; finalmente, a prevenção quaternária busca evitar a sobremedicalização e evitar intervenções desnecessárias. A utilização do exame de licenciamento médico como medida isolada para resolver o problema da qualidade dos profissionais e da atenção à saúde ignora estes princípios.
Um problema complexo como esse, que envolve aspectos educacionais, de licença para a prática profissionais e, muito fortemente, de mercado e interesse econômico exigem estratégias multifacetadas, com múltiplas camadas. Não há como ignorar a necessidade de uma análise muito rigorosa da necessidade de médicos, generalistas e especialistas, na região onde se propõe uma nova escola médica. Mas qual seria o número mágico de médicos/1000 habitantes que deveríamos utilizar como parâmetros?
De fato, não existe este valor. Quando se comparam estas taxas, ignora-se a estruturação da atenção à saúde dos diversos países, a cultura de busca de cuidados da população que se utiliza dos serviços, o que seria coberto pelo sistema público e pelo sistema privado, qual a necessidade de generalistas e relação a especialistas, o perfil demográfico na região, a distribuição das condições de saúde prevalentes, entre outros fatores. As diferentes regiões do Brasil tem desigualdades no acesso aos profissionais médicos, a outros profissionais e mesmo serviços de saúde. E as regiões mais carentes, também carecem de hospitais, ambulatórios, especialistas e exames complementares necessários. Além disso, a contribuição de outros profissionais nas ações de saúde e o processo de cuidado complementar também difere muito, o que afeta a demanda por profissionais médicos. Se os serviços de saúde não tem equipes e não são bem estruturados, também a eficiência da atenção médica estará prejudicada.
De qualquer forma, precisamos garantir o bom desempenho dos médicos e a segurança dos pacientes. Parece lógico pensar que o primeiro passo, a prevenção primária, é garantir que escolas sejam abertas onde houver possibilidade de boa formação para além dos primeiros anos do curso, quando boas estratégias educacionais e laboratórios de simulação, apoiados por alguns docentes médicos e docentes de outras formações podem ser suficientes para dar bases ao conhecimento. Os cenários de aprendizagem em unidades de saúde da família e hospitais gerais que ofereçam os estágios supervisionados essenciais, incluindo emergência e atendimento obstétrico, podem ser suficientes.
Entretanto, nas atividades de atendimento clínico, professores ou preceptores médicos precisam estar disponíveis, receber remuneração atrativa, estarem interessados e receber formação mínima para exercer seu papel docente. Em notícia divulgada há poucos dias, o CFM informou que quase 80% dos 250 municípios que sediam escolas de medicina apresentam infraestrutura insuficiente, correspondendo a 71% das vagas de medicina no país (https://www.gazetadopovo.com.br/vida-e-cidadania/novela-judicial-da-abertura-de-cursos-de-medicina-ganha-capitulo-final-no-stf/). Some-se a isso a realidade da expansão das escolas e vagas em regiões próximas, disputando os mesmos espaços de formação, experiências clínicas, pacientes e tempo de supervisão docente. Assim, a abertura e a autorização para aumento de vagas sem observar este cenário, especialmente focando na 2ª metade do curso, mostra desalinhamento com o princípio da prevenção primária.
Para a prevenção secundária e terciária, é preciso que o sistema de avaliação e regulação das escolas médicas e suas mantenedoras seja sólido e respeitado. Deve ter respaldo político e infraestrutura para operar no acompanhamento das escolas autorizadas, orientação das necessárias melhorias e tomada de medidas cabíveis para ajustes de número de vagas se necessário. No Brasil, para as escolas médicas federais, privadas e confessionais, o poder regulatório é exercido pelo Ministério da Educação, por meio da Secretaria de Regulação da Educação Superior, respaldada em instrumentos e processos de avaliação definidos pelo Instituto Nacional de Estudos e Pesquisas Educacionais Anísio Teixeira (INEP). Para as escolas estaduais ou municipais, o Conselho Estadual de Educação exerce esta função, o que é bastante relevante no Estado de São Paulo, com 17 escolas médicas (7 estaduais e 10 municipais) entre as 70 em funcionamento (dados pessoais). Além destes sistemas oficiais, temos o Sistema de Acreditação de Escolas Médicas (SAEME), com apoio do Conselho Federal de Medicina (CFM), acreditado internacionalmente pela World Federation on Medical Education (WFME – https://www.saeme.org.br/), mas sem poder regulatório.
Se temos hoje quase 400 escolas médicas, é fácil compreender a dificuldade de lidar, inclusive politicamente, com um sistema centralizado de avaliação e regulação. A literatura mostra que outros modelos podem e precisam ser pensados. Uma opção seria compor um conselho ou instância interinstitucional que reúna representações diversas (Ministérios da Saúde e Educação, órgãos de classe profissionais, associações de educação médica e de residência médica, representantes de usuários dos sistemas de saúde público e complementar, pesquisadores em educação médica e estudantes), para definir as diretrizes e parâmetros para autorização de abertura de cursos, acompanhamento e outros atos com poder regulatório. É preciso construir uma convergência para orientar as escolas, acompanhar e avaliar e tomar as medidas necessárias em casos de insuficiência, mas também discutindo, dando publicidade e valorizando as boas práticas.
É bastante comentado o exemplo dos EUA em relação ao licenciamento, que depende de provas seriadas nacionais de conhecimentos mais básicos, clínicos iniciais e clínicos mais aplicados. A prova de habilidades clínicas, também utilizada até a pandemia, foi descontinuada com a pandemia, especialmente pelos elevados custos para manutenção da infraestrutura e de inscrição para os candidatos. Para receber sua licença médica, o estudante nos EUA ou que queira praticar naquele país deve realizar as provas denominada USMLE step 1, USMLE step 2 e USMLE step 3, a última podendo ser após iniciar a residência médica (US Medical Licensing Examination – http://usmle.org). Não surpreende o bom desempenho de estudantes nas diferentes etapas em face do rigoroso sistema de acreditação oficial que precisam enfrentar as escolas médicas, sob responsabilidade do LCME (Liason Committee on Medical Education – https://lcme.org/about/), o que também acontece no Canadá.
Estudos mostram a associação entre acreditação nestes países e entre graduados no exterior e desempenho dos estudantes nas avaliações para licenciamento profissional naqueles dois países (Roy at al., 2020). Os modelos de agências de acreditação variam no mundo e hoje se entende que as avaliações da acreditação devem ter a dupla função de garantia de qualidade e melhoria de qualidade. Se a associação da acreditação com resultado de provas de licenciamento é confirmada, não se tem dados de associação direta com o impacto de longo prazo, os resultados em saúde (Amaral & Norcini, 2023).
Portanto, estratégias que buscam garantir qualidade de formação tem como base a responsabilidade da escola médica e isso precisa estar na base de um programa amplo de avaliação de qualidade da formação médica. Em currículos que devem ser baseados em competências profissionais do médico, é preciso incluir a avaliação programática do estudante e também a avaliação do programa educacional. A avaliação programática envolve triangulação de informação de um sistema de avaliação do estudante nas diversas etapas do currículo para decidir se o mesmo está apto para evoluir. Deve receber devolutiva sobre a avaliação integrada e deve definir, com o corpo docente, uma estratégia de recuperação se necessário. A avaliação do programa educacional, do currículo, componente também essencial nas boas práticas de gestão, baseia-se em informações coletadas das atividades realizadas, condições de oferta e resultados do programa, visando informar decisões de melhoria ou confirmar que os objetivos foram adequadamente atingidos (Moreau, 2021).
Assim, avaliações seriadas, centralizadas, de conhecimento aplicado à clínica e definir protocolos com claros critérios de qualidade para avaliação programática dos estudantes (incluindo avaliação de habilidades, atitudes e profissionalismo) devem compor um sistema robusto de acreditação que alimente decisões regulatórias. Estas são verdadeiras estratégias preventivas terciárias que podem evitar a “morte do paciente”, a reprovação em provas isoladas de licenciamento. É mais justo e traz maior segurança para a sociedade garantir que, com boa oferta de oportunidades de aprendizagem clínica, adequada supervisão, com devolutiva e orientação para correção da aprendizagem, podemos ter médicos confiáveis e preparados para continuarem seus estudos na residência médica, após 6 anos de curso de medicina. Se a formação de especialistas em programas de residência médica é considerado o padrão-ouro, temos observado aumento de vagas ociosas no 1º ano de residência, que atingiu 31,8% em 2021 (Scheffer M, 2021).
Os diversos atores sociais envolvidos, as diversas organizações precisarão, juntos, encontrar o melhor caminho, com apoio na literatura pertinente e refletindo sobre a realidade nacional de imensa desigualdade de distribuição. Mas ainda é preciso considerar o crescimento preocupante de número de graduados, com desequilíbrio em relação ao número de vagas para a formação posterior na residência médica. Definitivamente, problemas complexos não se resolvem com soluções simples ou uma única bala de prata.
___________________________
Eliana Martorano Amaral é Titular da Cadeira 23 da Academia Paulista de Educação, membro do Conselho Estadual de Educação e professora-titular de Obstetrícia da Unicamp onde também foi Pró-reitora de Graduação.
Referências:
Amaral E, Norcini J. Quality assurance in health professions education: Role of accreditation and licensure. Med Educ. 2023 Jan;57(1):40-48.
Burk-Rafel J e al. Institutional differences in USMLE Step 1 and 2 CK performance: Cross-sectional study of 89 US allopathic medical schools. PLoS One. 2019 Nov 4;14(11):e0224675.
Moreau KA. Exploring the connections between programmatic assessment and program evaluation within competency-based medical education programs. Med Teach. 2021 Mar;43(3):250-252.
Roy M et al. The relationship between accreditation cycle and licensing examination scores: a national look. Acad Med. 2020 Nov;95(11S Association of American Medical Colleges Learn Serve Lead: Proceedings of the 59th Annual Research in Medical Education Presentations):S103-S108.
Scheffer M. et al. Demografia Médica no Brasil 2023. São Paulo, SP: FMUSP, AMB, 2023. 344 p. ISBN: 978-65-00-60986-8.

